Neben asymptomatischen und milden klinischen Erkrankungen leidet ein beträchtlicher Anteil der Infizierten an längere Zeit anhaltenden Symptomen. Die Ausprägung der Symptome und ihre Dauer ist sehr variabel. Deshalb wurden zwei weitere Krankheitsformen definiert: Bei „Long-COVID“ sind Symptome länger als vier Wochen, nach akuter Infektion bis zu 12 Wochen lang vorhanden. Von einem Post-COVID-Syndrom spricht man, wenn die Einschränkungen länger als 12 Wochen anhalten. In den Medien und im allgemeinen Sprachgebrauch werden beide Begriffe allerdings häufig synonym verwendet. Dies gilt für eine Erstinfektion ebenso wie für eine weitere Infektion.
Wie häufig sind längerfristige Beschwerden nach einer COVID-19-Infektion?
Die genaue Häufigkeit kann nur geschätzt werden, da bei den sehr vielen vermeintlich milden Fällen ohne Krankenhausaufenthalt bisher keine systematische Erfassung aller auftretenden Probleme erfolgt. Außerdem sind die meisten Menschen mittlerweile geimpft und schon ein- oder mehrfach infiziert gewesen, wodurch sich jeweils das Risiko ändert.
Für die Infektion mit dem Ursprungsvirus 2020 und 2021 ergaben bevölkerungsbasierte Studien bei sowohl schwer als auch initial nur sehr leicht betroffenen Infizierten Schätzungen zwischen 2 und 20%. In einer deutschen Studie waren es ca. 10%, die auch nach Monaten noch verschiedenste Einschränkungen hatten wie Atemprobleme, Schlafstörungen, Müdigkeit und Geschmacksverminderung. Eine andere Erhebung aus Deutschland ergab, dass über 5% der Betroffenen über 4 Wochen nach Akutinfektion noch arbeitsunfähig sind. Für die Erstinfektion galt, dass vor allem bei den stationär behandelten Fällen die Zahl der Betroffenen sehr hoch ist: In einer britischen Studie litten nach acht Wochen noch 69% der Erkrankten unter einer Fatigue (einer anhaltenden Müdigkeit, Erschöpfung und Antriebslosigkeit, s.u.), 53% unter Atemnot, 34% unter Husten und 15% unter depressiven Symptomen. Nach drei Monaten hatte noch die Hälfte der Betroffenen Symptome, die meisten von ihnen eine Fatigue.
Mittlerweile gibt es Studien, die das Risiko für Long Covid bzw. Post Covid in Abhängigkeit von der Virusvariante bestimmt haben. Sie kommen zu dem Ergebnis, dass die Infektion mit dem Ursprungsvirus 3 bis 4 Mal häufiger zu anhaltenden Beschwerden geführt hat, als eine Infektion mit der Omikron-Virusvariante. Da sich aufgrund der zunehmenden Infektiosität aber viel mehr Menschen mit Omikron infiziert hatten, ist die absolute Zahl der Betroffenen nach einer Omikron-Infektion höher als nach einer Infektion mit dem „Wildtyp“-Virus.
Zudem zeigen sich deutliche Hinweise für einen schützenden Effekt nach überstandener Corona-Infektion. Wenn eine Erstinfektion ohne Post-Covid-Manifestation überstanden wurde, besteht auch bei einer erneuten Ansteckung ein deutlich geringeres Risiko für ein Post-Covid-Syndrom als für Menschen, die erstmalig an COVID-19 erkranken. Ebenfalls haben Studien, darunter eine aktuelle Studie aus Halle, ergeben, dass eine vorherige Covid-Impfung das Risiko nicht senken kann (10.1016/j.ijid.2023.08.019).
Klar ist, dass diese Spätfolgen teilweise erhebliche Einschränkungen für Berufsleben, Freizeit und Alltag mit sich bringen und häufig eine langfristige Behandlung erfordern.
Wer ist gefährdeter für einen schweren Verlauf, bzw. für Langzeitfolgen der Infektion?
Risikofaktoren für einen schwereren Akutverlauf der Infektion sind ein höheres Alter, eine vorbestehende Immunschwäche, chronische Lungen-, Leber-, Nieren- und Herzerkrankungen, neurologische Vorerkrankungen sowie ein Diabetes Mellitus (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8794642/).
Für das Auftreten eines Long- bzw. Post-COVID-Syndroms gelten etwas andere prädisponierende Faktoren. Kardiovaskulärer Komplikationen sind auf jeden Fall häufiger, wenn auch der Akutverlauf schwer war. Chronische Probleme treten eher bei Frauen und vermehrt bei Adipositas auf, außerdem dann, wenn während der Akuterkrankung viele Symptome (>5) bestanden. Interessanterweise ist hier gar nicht die ältere Bevölkerung am meisten gefährdet, sondern die Altersgruppe von 35 bis 49 Jahren. (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9261882/). Außerdem zeigt sich eher ein chronischer Verlauf einer Neigung zu Autoimmunerkrankungen und bei psychiatrischen-neurologischen Vorerkrankungen (Dtsch Arztebl 2022; 119(10): A-438 / B-359). Auch Kinder können von Langzeitfolgen der Erkrankung betroffen sein, allerdings sehr viel seltener als Erwachsene.
Die medizinische Forschung ist dabei, schon während des Akutverlaufs anhand spezifischer Laborergebnisse (Biomarker) bei Infizierten das Risiko für einen komplizierten Verlauf vorherzusagen, noch liegen hier aber keine klaren Daten vor.
Was passiert klinisch und pathophysiologisch bei einem Post-COVID-Syndrom?
„Long-COVID“ und „Post-COVID“ kann alle Organe betreffen und zu schweren Lungenschäden, multisystemischen Entzündungsreaktionen, Herz-Kreislauf-Erkrankungen und Veränderungen der Gehirnfunktion führen (https://doi.org/10.1080/10408363.2020.1860895). Mittlerweile sind über 100 Symptome und Folgeerkrankungen aufgelistet worden, die nach durchgemachter Erst- oder Folgeinfektion persistieren können.
Die nachfolgende Abbildung zeigt die betroffenen Organsysteme und die daraus folgenden Erkrankungen im mittel- und langfristigen Krankheitsverlauf.
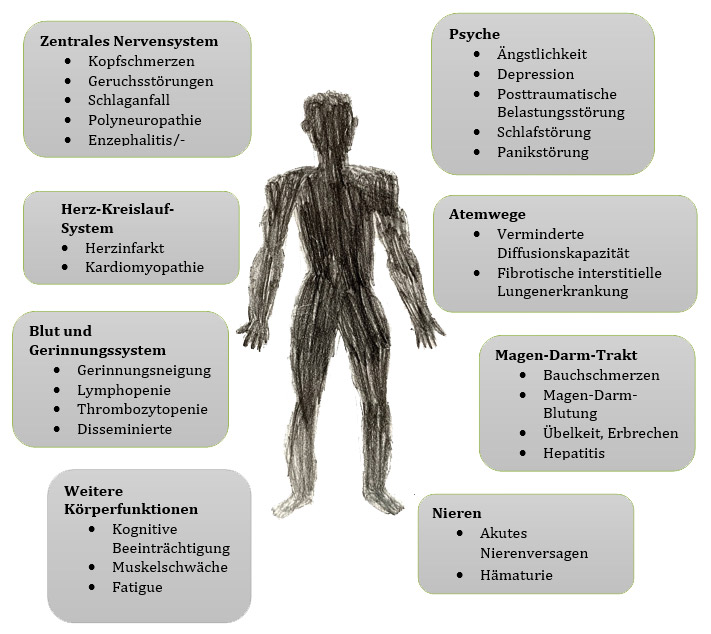
Insbesondere das Zentralnervensystem wird bei einem langfristigen Verlauf der COVID-19-Erkrankung sehr häufig in Mitleidenschaft gezogen. Eine direkte virale Gehirnentzündung (Enzephalitis) ist nur selten der Fall. Durch die Gerinnungsaktivierung bedingte Schlaganfälle sind möglich, diese werden aber meist schon in der Akutphase manifest. Auch die Folgen anderer Covid-bedingter Organschäden (wie z.B. an Herz oder Lunge) können sich negativ auf die Gehirnfunktion auswirken.
Außerdem sind die Long- und Post Covid diskutierten Pathomechanismen (s.o.) ursächlich für neurologische Folgeerscheinungen. In Intelligenztests von schwer betroffenen und künstlich beatmeten COVID-19-Patienten wurde eine Verschlechterung der kognitiven Funktionen nachgewiesen, die etwa einer Alterung um zehn Jahre entspricht (https://doi.org/10.1101/2020.10.20.20215863). Große Studien können immer die fünf relevantesten neuropsychiatrischen Manifestationen darlegen:
Dies sind Angst und Depressivität, Fatigue, Verminderung der kognitiven Fähigkeiten, Schlafstörungen und eine Posttraumatische Belastungsstörung. Zu diesen Erscheinungen kommt es vermehrt, wenn schon vor der Infektion psychiatrische Probleme bestanden haben. Dtsch Arztebl 2022; 119(10): A-438 / B-359. Dass die mentale Belastung durch die Lockdownmaßnahmen ebenfalls die Anfälligkeit für neuropsychiatrische Langzeitsymptome mit bedingen, ist ebenfalls anzunehmen.
Viele formal Genesene sprechen von einer anhaltenden kognitiven Abstumpfung bzw. von einem anhaltenden „Brain Fog“. Damit meinen sie eine dauernde Konzentrationsschwäche und Probleme, sich verbal auszudrücken.
Viruspersistenz – Endotheliitis – Gerinnungsneigung – Mikrozirkulationsstörung – Zytokinsturm – Autoimmune Aktivierung – G-Protein-gekoppelte Antikörper
Noch immer sind die genauen Ursachen für anhaltende körperliche, kognitive und psychische Beeinträchtigungen nach einer Covid-19-Infektion nicht eindeutig geklärt. Es scheint allerdings zu sein, dass es vor allem das Spike-Protein ist, das die krank machenden Effekte auslöst.
Verschiedene Pathomechanismen werden diskutiert und können vermutlich auch in Kombination auftreten. Eine Möglichkeit kann dabei sein, dass das Virus oder Virusbestandteile auch nach der akuten Infektion im Körper (z.B. im Darm oder in der Schleimhaut der Atemwege) verbleiben und damit eine Immunaktivierung aufrechterhalten.
Ausgelöst durch das Spike Protein kann es zu einer entzündlichen Schädigung der Gefäßinnenwände (des Endothels) kommen, die an jeder Stelle des Körpers auftreten kann – dies wird „Endotheliitis“ genannt. Diese Entzündung schädigt die betroffene Region bzw. das betroffene Areal und kann zu Funktionsstörungen führen.
Weiterhin scheint das Spike-Protein Gerinnungsprozesse zu aktivieren, so dass kleinste Thrombosierungen in den Kapillaren auftreten können. Dieser Zustand zusammen mit der Entzündung des Endothels kann zu einer gestörten Blutversorgung des Gewebes führen („Mikrozirkulationsstörung“). Genauso können größere Thromben in den Gefäßen entstehen, die direkte Organschäden verursachen. Diese werden aufgrund der starken akuten Symptome meist unmittelbar erkannt und müssen sofort stationär behandelt werden (z.B. z.B. Herzinfarkte, Schlaganfälle, Verschlüsse von anderen Organgefäßen) – aber es gibt auch weniger dramatische Fälle, die in der Akuttherapie übersehen werden (z.B. eine Lungenembolie oder eine Verschlechterung einer bekannten koronaren Herzerkrankung). Auch diese Mechanismen können eine anhaltende Belastungsminderung mit sich bringen.
Auch das Immunsystem kann geschädigt werden: Die Belastung mit dem Spike-Protein kann dazu führen, dass im Körper mehr und länger Entzündungsbotenstoffe ausgeschüttet werden, als sonst bei viralen Infektionen. Diese setzen verschiedene Stoffwechselreaktionen in Gang (wie Schmerzen, Hautrötung, Krankheitsgefühl). Dieser pathologische Prozess wird „Zytokinsturm“ genannt. Weiterhin sind vegetative Dysregulationen möglich, die durch eine Störung der hormonellen Kreislaufregulation (des Renin-Angiotensin-Aldosteron-Systems) bedingt sind – ebenfalls vermutlich Spike-Protein-bedingt.
Persistierende Beschwerden im Sinne eines Post-COVID-Syndroms finden sich häufiger beim weiblichen Geschlecht. Einer der Gründe dafür können Autoimmunprozesse sein – die ebenfalls bei Frauen häufiger sind als bei Männern. Es wird vermutet, dass eine Fehlregulation und damit Fehlfunktion von Immunzellen (von B- und T-Zellen) eine wichtige pathophysiologische Rolle spielt. Das SARS-CoV-2-Virus kann in Antigen-präsentierenden Zellen eine Aktivierung von T-Zellen bewirken. Teilweise kommt es hierbei zu einer Dysregulation der T-Zellen, so dass z.B. viele CD8+-T-Zellen in der Lunge Betroffener zu finden ist. Auch eine B-Zell-Aktivierung tritt ein, die zu einer Antikörperproduktion gegen das Coronavirus führt. Zusätzlich werden allerdings häufig fälschlicherweise Antikörper gegen Autoantigene produziert. Schon viele verschiedene Auto-Antikörper wurden in der akuten Covid-19-Krankheitsphase nachgewiesen, die eine mögliche Rolle bei der Entstehung von Post-Covid haben.
Eine verstärkte Immunreaktion oder sogar Autoimmunität kann auch durch Veränderungen des Darm-Mikrobioms infolge der Covid-Infektion bedingt sein. Denn zum Teil entsteht eine anhaltende proinflammatorische „Dysbiose“. Erhöhte Blutspiegel von Zytokinen, darunter Interferone, Interleukin-1 (IL-1), IL-6, IL-8 und Tumornekrosefaktor (TNF) wurden bei Post-COVID nachgewiesen [44].
Die möglicherweise gravierendste Reaktion auf das Spike-Protein ist die Fehlreaktion des eigenen Immunsystems, welches beim Versuch, das Spike-Protein durch Antikörperproduktion zu beherrschen, fälschlicherweise Antikörper gegen körpereigene Eiweißstoffe (Auto-Antikörper) produziert. Diese Antikörper können verschiedene Autoimmunreaktionen hervorrufen oder bereits bestehende Autoimmunerkrankungen verschlechtern.
Einige spezielle Auto-Antikörper, die in der Medizin erst seit wenigen Jahren bekannt und gemäß der aktuellen Studienlage in ihrer klinischen Wertigkeit noch nicht klar einzuschätzen sind, richten sich gegen spezifische körpereigene Rezeptoren (siehe https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7770155/).
Zur Erklärung: Auf der Oberfläche von Körperzellen, aber auch im Zellplasma existieren sehr viele verschiedene Rezeptoren, die Signale weiterleiten und damit alle möglichen Körperfunktionen steuern. Ein Teil davon nutzt für ihre Aktivierung spezielle Eiweißstoffe, die GTP-gekoppelten oder „G-Protein-gekoppelten“ Rezeptoren. Einige der Rezeptoren dienen der Bindung der Botenstoffe Acetylcholin und Adrenalin. Diese Rezeptoren steuern unser vegetatives Nervensystem (den Sympathikus und Parasympathikus) und regulieren so vegetative Funktionen wie Puls, Blutdruck, Schweißsekretion etc.
Im Zusammenhang mit dem Post-Covid-Syndrom sind bei einem Teil der Patienten G-Protein-gekoppelte Antikörper gegen Acetylcholin und Adrenalin nachgewiesen worden. Dies sind z.B. beta2-adrenerge Rezeptoren oder muskarinerge Acetylcholin-Rezeptoren. Diese Auto-Antikörper führen zu einer Störung der normalen vegetativen Regulation. Die Funktion der Botenstoffe kann reduziert sein, oder auch die Rezeptoren werden anhaltend aktiviert. Die genaue Rolle und v.a. die funktionelle Ausprägung dieser Antikörper ist noch unklar, und es ist gut möglich, dass aufgrund der Komplexität der autonom ablaufenden Körperfunktionen die Funktion auch nie genau erklärt werden kann. Jeder Mensch kann in verschiedenen Situationen Auto-Antikörper produzieren, auch gegen diese spezifischen Rezeptoren. Bekannt ist jedoch, dass bei einem Teil der Post Covid-Betroffenen diese Auto-Antikörper in besonderer Menge anzutreffen sind, und dass dies mit einer Störung der vegetativen Funktionen verbunden ist.
Das Vorhandensein dieser Antikörper ist also keinesfalls ein Beweis für das Vorliegen eines schwerwiegenden Autoimmunprozesses, aber es kann durchaus pathogen sein.
Zum aktuellen Kenntnisstand zur Wertigkeit dieser Antikörper siehe nachfolgenden Link:
https://www.mecfs.de › uploads › 2022/03 › 20…
Zusammenfassend ist zu sagen, dass die Pathogene des Post-Covid-Syndroms multifaktoriell ist und unterschiedliche Krankheitsmechanismen bei verschiedenen Betroffenen ursächlich sein können.
Diagnostische Möglichkeiten beim Post-Covid-Syndrom
Das Ausmaß der Beschwerden bei Betroffenen ist extrem variabel, und es können unterschiedliche Krankheitsursachen bei verschiedenen Betroffenen vorliegen. Häufig sind sogar mehrere pathophysiologische Prozesse bei einer einzelnen Person anzutreffen!
Die diagnostischen Methoden, um diese Krankheitsursachen zu identifizieren, sind bisher nicht klar definiert bzw. es gibt auch keine spezifischen Labortests, um bestimmte Krankheitsursachen mittels positiver „Biomarker“ beweisen zu können.
Zwar kann man sehr viel Labordiagnostik machen, diese dient aber primär der Diagnose anderer bereits bekannter und klar definierter Krankheitszustände, die dann spezifisch therapiert werden können, bzw. dessen Ausschluss.
Zum Beispiel kann eine Gerinnungsneigung (Thrombophilie) im Blut diagnostiziert werden, ebenso wie eine größere venöse Thrombose oder eine Lungenembolie. Für die bei Post Covid bestehende mögliche Mikrothrombosierung gibt es jedoch keinen etablierten Diagnosenachweis. Auch ein anhaltendes entzündliches Geschehen im Körper stellt sich in den Standard-Laborwerten (Werte wie C-reaktives Protein CRP, Blutsenkungsgeschwindigkeit BSG, Anzahl der weißen Blutzellen (Leukozyeten)) nicht als auffällig dar – es müssen aufwändige Spezialuntersuchungen stattfinden, die bisher auch nicht von den gesetzlichen Krankenkassen übernommen werden. Auch die vermutete Entzündung der kleinen Blutzellen (Endotheliitis) entgeht dem Standardlabor. Ein weiteres diagnostisches Problem besteht bei den G-Protein-gekoppelten Rezeptor-Antikörpern. Diese lassen sich testen (leider bisher nicht von den Krankenkassen übernommen) und auch nachweisen – aber ein positiver Nachweis kann keinesfalls das Vorliegen eines autoimmunen Prozesses beweisen, weil er in manchen Fällen auch bei nicht betroffenen Personen vorkommt (s.o. unter Pathophysiologie!).
Diese Unklarheiten bei der Diagnostik erklären, warum es für viele Ärzte so schwierig ist, das Fortbestehen von Problemen beim Patienten zu verstehen und zu akzeptieren, wenn sie bisher nicht klar nachweisbar sind.
Was ist Fatigue?
Der Begriff Fatigue bezeichnet eine schwere körperliche und geistige Erschöpfung, die durch Schlaf nicht beseitigt werden kann, und die schon durch unverhältnismäßig geringe vorherige Anstrengung ausgelöst wird. Diese Erschöpfung geht also über eine gewöhnliche Müdigkeit deutlich hinaus.
Wichtig ist, dass eine Fatigue eine häufige Begleit- oder Folgeerscheinung von Infektionen oder schweren Erkrankungen ist – zum Beispiel bei Tumorerkrankungen, Multipler Sklerose, primären Schlafstörungen, Depression, Anämie oder Autoimmunerkrankungen. Häufig bessert sich diese bei erfolgreicher Behandlung der Grunderkrankung ebenfalls.
Von einem Fatigue-Syndrom nach einer Covid-19-Infektion sind viele Menschen betroffen, wobei die Fatigue unabhängig vom Schweregrad der Erstinfektion auftreten kann. Oft zeigt sie sich nicht direkt nach der Infektion, sondern erst mit einer gewissen zeitlichen Latenz danach. In den meisten Fällen bildet sich die Fatigue-Symptomatik im Verlauf der nächsten Wochen und Monate vollständig zurück. Bei einem Teil der Betroffenen bleibt sie jedoch bestehen und kann im weiteren Zeitverlauf sogar immer ausgeprägter werden (s.u. Was bedeutet Chronisches Fatigue Syndrom (CFS)?).
Wie behandelt man ein Post-COVID-Syndrom?
Es gibt noch keine passgenaue Therapie beim Post-Covid-Syndrom. Das liegt einerseits an der Komplexität und Unterschiedlichkeit der möglichen Krankheitsmechanismen, die bisher nur in den Anfängen erforscht sind, und gegen die bisher noch keine spezifische Therapie gefunden wurde (mehr dazu unter „Studien und Therapieversuche beim Post-Covid-Syndrom“). Aktuell werden in der Schulmedizin daher die bekannten und häufigen organspezifischen Auswirkungen behandelt.
Ein wichtiger Pfeiler ist die Nachbeobachtung und Therapie pulmonologischer Symptome beim Lungenfacharzt, da bei zwei Dritteln der Betroffenen noch Einschränkungen bestehen. Glücklicherweise bessern diese sich meistens im weiteren Zeitverlauf. Neben der Lungenfunktion müssen auch Einschränkungen weiterer Organfunktionen identifiziert und adäquat behandelt werden. Diese können am Herzen, an den Nieren, der Leber, dem Magen-Darm-Trakt, im Blut, im Hormonhaushalt, in den Augen und an der Haut auftreten. Das autonome Nervensystem kann in seiner Funktion gestört sein, woraus Störungen der vegetativen Regulation mit autonomer Dysfunktion und Herzrhythmusstörungen („posturales Tachykardie-Syndrom“, POTS) resultieren. Hierzu gibt es mittlerweile kardiologische Therapiemöglichkeiten, die die Herzfrequenz stabilisieren und die Herzleistung steigern sollen.
Darüber hinaus sind die vielen möglichen psychischen Störungen relevant. All diese potenziellen Störungen müssen erkannt und spezifisch therapiert werden, wenn möglich durch eine fachärztliche Betreuung in dem jeweils betroffenen Bereich.
Jede neurologische Manifestation in der Akutphase und Post-Akut-Phase wird entsprechend den Leitlinien für neurologische Erkrankungen therapiert (siehe dazu auch den Abschnitt Therapie der COVID-19-Erkrankung). Da die neurologischen Komplikationen häufig einen chronischen Verlauf annehmen, ist eine fachärztliche Betreuung nach der Akutphase hilfreich. Hierbei kann der Rehabilitationsverlauf begleitet und mögliche Schwierigkeiten benannt, diagnostiziert und therapeutisch eingegriffen werden. Andererseits können hier weitere Krankheitsmanifestationen wie die häufige Fatigue, Schlafstörungen, kognitive und mentale Störungen angesprochen und symptomatisch behandelt werden.
Gegen Schlafstörungen und Post-COVID-Kopfschmerzen kann immerhin eine symptomatische medikamentöse oder nichtmedikamentöse Therapie erfolgen. Die störende Geruchsstörung bildet sich zum Glück in den allermeisten Fällen innerhalb des ersten Jahres zurück, so dass Abwarten der einfachste Weg ist. Als Therapie kann ein gezieltes Riechtraining sinnvoll sein. Hierzu sollen Geruchsnoten wie Rose, Zitrone, Eukalyptus und Gewürznelke effektiv sein.
Gegen das Fatigue-Syndrom existiert zum jetzigen Zeitpunkt kein gesichert effektives Medikament. Sicherlich ist eine gesunde ausgewogene Ernährung wichtig, ein normaler Vitamin-D-Spiegel und auch eine ausreichende Einnahme von Vitaminen und Mineralstoffen (z.B. Zink, Vitamin C). Körperliche Aktivität sollte angestrebt werden, muss aber sehr sorgsam an die reduzierten physischen Fähigkeiten angepasst werden und die Belastungsschritte sehr langsam und vorsichtig gesteigert werden. Dieses achtsame Eingehen auf seine eigenen gesundheitlichen Grenzen und die Anpassung der Belastung hieran nennt man „Pacing“. Hierzu ist die Unterstützung durch Physiotherapie und/oder Rehasport sinnvoll. Ein wichtiges Schlagwort ist die Stressreduktion, was die körperliche Belastung, aber auch weitere gesundheitliche, psychosoziale und mentale Bereiche angeht. Um dies zu erreichen, kann auch eine psychotherapeutische Behandlung sinnvoll sein.
Bei der Behandlung von Menschen mit einem Post-COVID-Syndrom sollten verschiedene Disziplinen zusammenwirken, um eine individualisierte Diagnostik und Therapie aller betroffenen Organfunktionen zu ermöglichen. Denn das Ziel ist es natürlich, dass die Komplikationen behoben werden und den Betroffenen eine Rückkehr in ihr normales vorheriges Leben möglich ist. Die Arbeitsgemeinschaften der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) haben eine Leitlinie für das Long-Covid-Syndrom veröffentlicht, die für Behandler und für Betroffene gedacht ist. Diese kann über den nachfolgenden Link geladen werden: https://www.awmf.org/leitlinien/detail/ll/020-027.html.
Studien und Therapieversuche beim Post-Covid-Syndrom
Aufgrund der großen Anzahl von Betroffenen und der großen gesellschaftlichen und volkswirtschaftlichen Auswirkungen wird in der ganzen Welt und auch in Deutschland intensiv zum Thema Post Covid geforscht. Viele Universitätskliniken haben Post Covid-Ambulanzen eröffnet, um diagnostische Biomarker zu identifizieren und mögliche Therapiestrategien zu untersuchen.
Zur Therapie des Post Covid Syndroms sind allein in Deutschland aktuell über 30 Studien in Planung oder angelaufen (Stand Dez. 2023), ein Teil davon wird mit Geldern der Bundesregierung gefördert. Nachfolgend eine Liste der Forschungsprojekte der Bundesregierung zu Post Covid: https://www.gesundheitsforschung-bmbf.de/de/forderung-von-forschungsvorhaben-zu-spatsymptomen-von-covid-19-long-covid-14347.php
Therapieversuche betreffen unter anderem Verfahren der Blutwäsche, die pathologische Auto-Antikörper und entzündliche Eiweißstoffe reduzieren sollen (Immunabsorption, Lipidapherese), sowie Verfahren zur Verbesserung des Energielevels (hyperbare Sauerstofftherapie).
Die bei einem Teil der Betroffenen beobachtete Viruspersistenz ist durch eine nicht ausreichende Immunantwort begründet. Hier gibt es Überlegungen zu therapeutischen Impfungen. Betroffene sollen sich hierbei optimalerweise im Rahmen einer klinischen Therapiestudie behandeln lassen, da es zum momentanen Zeitpunkt nicht klar ist, ob eine erneute Impfung wirklich effektiv sein kann, und nicht eventuell sogar die bestehenden Probleme verstärkt.
Große Hoffnung wird hierbei auf ein kleines Eiweißmolekül (Aptamer) mit dem Namen BC007 gelegt, das in der Lage sein soll, pathologische Auto-Antikörper zu eliminieren. Hierzu ist im Oktober 2023 in Erlangen eine Studie angelaufen. Mehr dazu unter: https://www.augenklinik.uk-erlangen.de/aktuelles/nachrichten/detail/recover-bc-007-studie-startet/
Lesen Sie auch: „Was ist das chronische Fatique Syndrom (CFS)„?